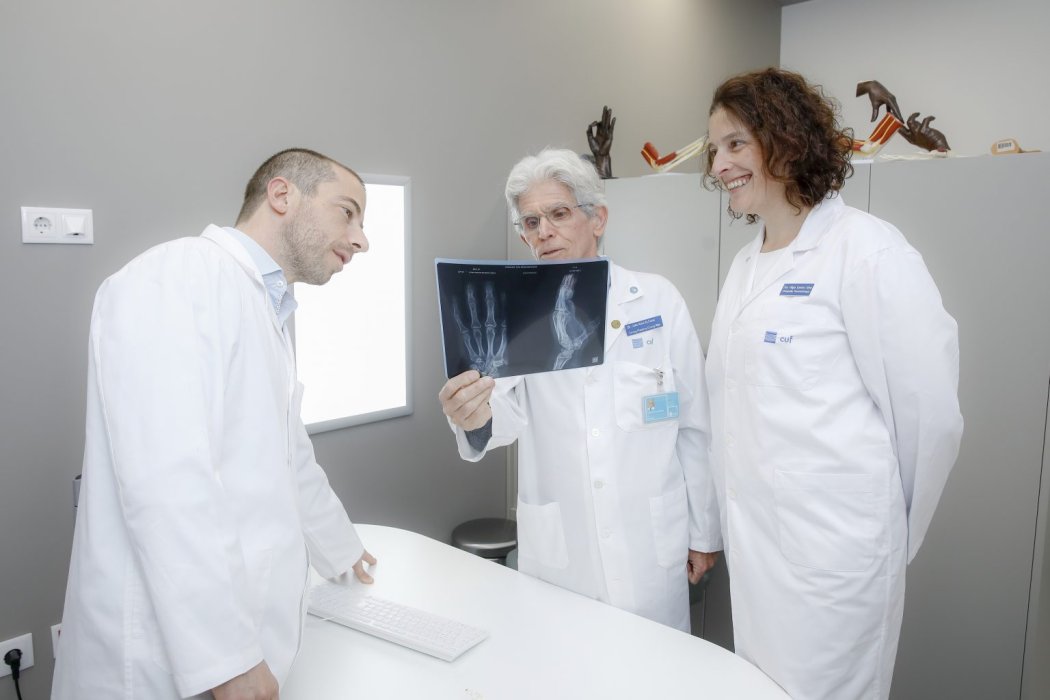
Unidade do Punho e Mão
Hospital CUF Descobertas - Lisboa
Esta Unidade é formada por uma equipa multidisciplinar com formação específica em Cirurgia da Mão e Punho para atender à vasta panóplia de patologia que pode afectar esta área anatómica.
Todos os elementos da Unidade fizeram formação em Portugal e no estrangeiro dedicada à área de cirurgia de Mão e Punho sendo reconhecidos pelos seus pares nacionais e internacionais contribuindo com actividades formativas quer locais quer no exterior.
O contributo para a formação médica é um compromisso da Unidade de Punho e Mão. Neste sentido recebe regularmente fellows para complementarem a sua formação nesta área e tem desde 2019 idoneidade formativa.
As mãos são indiscutivelmente uma das estruturas mais complexas do nosso corpo. Permitem-nos, através das inúmeras terminações nervosas presentes e do trabalho conjunto dos tendões e músculos, movimentar o punho e dedos e realizar assim infinitas possibilidades de movimento ajudando-nos a trabalhar, criar, cuidar de nós e dos outros, a interagir com o mundo.
Estão por isso muito expostas a acidentes como lesões tendinosas, de nervo, fracturas, lesões ligamentares e também muito expostas a desgaste (artroses). Podem ser afectadas também durante o desenvolvimento intra-uterino (deformidades congénitas), à nascença ou por lesões cerebrais ou da medula no decorrer da vida.
Todas as estruturas anatómicas da mão e punho são potenciais alvo de patologia e têm uma relação anatómica tão próxima que obriga a um conhecimento anatómico e biomecânico profundo assim como o domínio de técnicas cirúrgicas não só de tratamento de lesões ósseas mas também de lesões/patologia de partes moles (tendões, nervos, cobertura tecidular).
O QUE É
É uma inflamação que afecta os vários elementos que constituem uma articulação (zona onde se encontram 2 ou mais ossos e que permite a realização de movimentos).
Manifesta-se com dor localizada à articulação afectada, acompanha-se de diminuição do movimento da mesma articulação e tipicamente agrava com a idade.
As artrites mais comuns são as artroses e a artrite reumatoide. Nas artroses a cartilagem, que é o revestimento dos ossos nas zonas de articulação e que permite o deslizar destes para a realização de movimento, sofre desgaste chegando mesmo a desaparecer. A artrite reumatoide é uma doença em que o próprio organismo ataca o revestimento interno das articulações.
Os cristais de ácido úrico (gota), as infecções, a psoríase , o lúpus, etc…, podem causar outros tipos de artrites. O tratamento depende do tipo de artrite e o objectivo é alivio dos sintomas e a melhoria da qualidade de vida.
SINTOMAS
As articulações afectadas apresentam:
- dor
- rigidez com diminuição do movimento total da mesma
- edema (inchaço)
- vermelhidão
- calor
- deformidade das articulações (nos casos avançados)
MECANISMOS DA DOENÇA
As 2 causas mais comuns de artrite lesam a articulação de forma distinta.
ARTROSE: nesta situação ocorre um desgaste da cartilagem, o revestimento presente nas extremidades dos ossos nas zonas de articulação. Este revestimento permite que os ossos não só deslizem de forma harmoniosa produzindo movimento mas também a distribuição e dissipação de energia gerada em movimentos de maior intensidade, como saltos, prevenindo assim lesões. Se este revestimento se deteriora, o que ocorre com o passar dos anos ou na sequencia de fracturas envolvendo os ossos nas zonas de articulação, de entorses graves ou de infecções das articulações, o osso passa a roçar contra osso causando dor e diminuição do movimento da articulação envolvida.
ARTRIDE REUMATOIDE: Nesta doença o organismo ataca o tecido que reveste interior das articulações (designa-se de membrana sinovial e equivale a tinta na parede de um quarto). Esta membrana fica então inflamada, avermelhada e inchada. À medida que a inflamação da membrana aumenta, o que acontece na progressão da doença, a cartilagem e o osso são gradualmente destruídos.
FACTORES DE RISCO
Os factores de risco para artrites são:
- História familiar. Alguns tipos de artrites têm uma componente familiar, o que significa que se os pais ou os irmãos sofrem da doença há um risco superior ao da população geral de a desenvolver.
- Idade. O risco de desenvolver a maioria das artrites aumenta com a idade.
- Género. A artrite reumatoide atinge mais frequentemente as mulheres, a gota por sua vez afecta mais os homens.
- Lesões articulares prévias. Qualquer articulação que tenha sofrido uma fractura ou um entorse grave sofre um desgaste precoce evoluindo mais cedo ou mais tarde para uma artrose.
- Obesidade. O peso acrescido sobre uma articulação causa um desgaste precoce, sobretudo nas articulações que o suportam como os joelho, ancas, tornozelos e coluna, pelo que a obesidade está diretamente relacionada com a artrite.
COMPLICAÇÕES
A incapacidade resultante da doença depende das articulações envolvidas e da gravidade de atingimento das mesmas. Se a afectação for das articulações das mãos e braços as atividades do dia a dia vão estar dificultadas. Se estiverem atingidas as articulações que suportam o peso do corpo as queixas surgem ao caminhar e mesmo ao permanecer sentado.
DIAGNÓSTICO
O diagnóstico é feito com a observação das articulações, procurando inchaço, vermelhidão, calor e avaliando o movimento. A avaliação médica pode ser completada com analises (do sangue ou mesmo do liquido presente na articulação) e rx (onde é possível identificar a perda de cartilagem, a destruição óssea e a formação de osteofitos, comummente designados por “bicos de papagaio”). Pode ser necessário, não para o diagnóstico mas para definição do plano de tratamento, a realização de tomografia computorizada (TC), ressonância magnética ou ecografia.
TRATAMENTO
O objectivo do tratamento é o alivio dos sintomas e a melhoria da função.
Medicação. Existem vários medicamentos disponíveis para o controlo da dor e da inflamação. Podem ser utilizados como tratamento definitivo se cumprirem os objectivos do tratamento permitindo ao doente fazer as atividades do dia a dia sem queixas ou com apenas queixas residuais.
Fisioterapia. Pode promover o alivio em alguns tipos de artrites, sobretudo ao diminuir o processo inflamatório e ao promover o fortalecimento muscular. No curso do tratamento podem ser utilizadas talas para o repouso articular.
Infiltração articular. Pode ser realizada a aplicação intra-articular de corticóides, ácido hialurónico ou factores de crescimento. No entanto a sua utilização não é consensual.
Cirurgia. Se o tratamento conservador (medicação e fisioterapia) não funcionarem está recomendada a cirurgia. As opções cirúrgicas são adaptadas à patologia presente e ao doente e são:
- Artroscopia com sinovectomia. Realizada geralmente com 2 a 4 pequenas incisões que permitem a colocação de instrumentos dentro da articulação através do qual é possível proceder sinovectomia da articulação (remoção do tecido inflamatório) e remoção de corpos livres (fragmentos de cartilagem que entretanto se soltaram). Opção válida nos estadios iniciais de artrites ou como forma de adiar procedimento cirúrgico mais agressivo.
Pode ser complementada com a aplicação intra-articular de orticóides, ácido hialurónico ou factores de crescimento. - Substituição articular (artroplastia). Neste método são removidas as superfícies que estão estragadas e é feita a substituição das mesmas por uma prótese ou um espaçador (artificial ou construído a partir de um tendão do próprio doente) de forma a eliminar a dor e a conservar o movimento.
- Fusão articular (artrodese). Nesta técnica promove-se a eliminação da articulação, removendo a extremidade dos dois ossos e estabelecendo, por meio da colocação de placas e/ou parafusos, a união dos dois ossos. Ao eliminar o movimento da articulação as dores desencadeadas pelo movimento desaparecem. Inevitavelmente esta técnica elimina o movimento da articulação bloqueada, permitindo no entanto a utilização da mão e braço.
A artroscopia é um procedimento cirúrgico utilizado para o diagnóstico e tratamento de lesões articulares. Nos dias de hoje, a artroscopia do punho é útil como adjuvante no tratamento das fracturas distais do rádio, lesões do complexo da fibrocartilagem triangular ou lesão dos ligamentos intrínsecos do punho (escafolunar e lunopiramidal). Os quistos sinoviais do punho podem ser igualmente tratados exclusivamente através desta técnica mini-invasiva.
A artroscopia do punho utiliza uma pequena câmara que permite ao cirurgião visualizar o interior da articulação sem realizar incisões grandes. O punho é uma articulação complexa constituída por oito pequenos ossos e vários ligamentos.
O cirurgião realiza pequenas incisões (portais) em locais específicos. O artroscópio é introduzido e a imagem da articulação é projetada num monitor. Através dos portais adjacentes são utilizados vários instrumentos cirúrgicos (gancho, aspirador, tesoura) para tratamento das lesões articulares. A duração da cirurgia depende do diagnóstico e tratamento a realizar.
A grande vantagem desta técnica comparativamente à cirurgia aberta convencional está relacionada com as cicatrizes de menor dimensão: diminuem o risco de rigidez do punho e permitem assim uma recuperação mais rápida. São complicações possíveis e descritas a lesão de cartilagem iatrogénica, a infeção e a lesão neuro vascular.
A artroscopia é realizada, em regra, em regime de ambulatório. O pós-operatório depende da lesão tratada. O punho e mão devem estar mais elevados que o cotovelo. A ligadura deve-se manter seca e limpa. O cirurgião prescreve medicação analgésica que deve ser tomada conforme a receita. O doente deve mobilizar os dedos da mão operada conforme a tolerância à dor/conforto.
O QUE É
A tenossinovite estenosante, normalmente conhecida por dedo em gatilho, envolve os tendões e polias dos tendões flexores dos dedos da mão. Os tendões funcionam como longas cordas desde os músculos no antebraço e passando através dum túnel, de base óssea e teto de tecido fibroso, até atingirem os dedos. Dentro do túnel os tendões estão envoltos numa película que permite o deslizamento fácil dentro da bainha e polias.
O dedo em gatilho acontece quando o tendão desenvolve um nódulo ou edema da película envolvente. Quando o tendão edemacia, aumenta de volume, e tem de roçar na entrada do túnel (bainha do tendão flexor), o que provoca dor, ressalto e sensação de prisão no dedo. Quando o tendão roça na bainha produz-se mais inflamação e mais edema. Isto provoca um ciclo vicioso entre o gatilho, inflamação e edema, o que leva em alguns casos a um bloqueio, não sendo possível dobrar ou esticar o dedo envolvido.
CAUSA
As causas para o aparecimento do dedo em gatilho não estão totalmente esclarecidas. Um traumatismo da palma da mão pode provocar irritação dos tendões flexores. Algumas doenças como a artrite reumatóide, a gota e a diabetes estão associadas com o aparecimento de dedo em gatilho.
SINAIS E SINTOMAS
O dedo em gatilho pode iniciar-se como um ligeiro desconforto sentido na base do dedo. Um espessamento pode ser sentido nessa zona. Quando o dedo começa a ficar bloqueado e a provocar o ressalto ou gatilho, o problema poderá parecer na articulação interfalângica próximal do dedo.
TRATAMENTO NÃO CIRÚRGICO
O objectivo do tratamento do dedo em gatilho é eliminar o ressalto ou prisão e permitir o movimento total do dedo sem dor ou desconforto. O edema à volta do tendão flexor e da bainha deve ser reduzido para permitir o deslizamento suave do tendão. O uso de uma tala ou a toma de anti-inflamatórios orais ou injectados na zona à volta do tendão podem estar indicados para diminuir o edema. O tratamento pode também implicar uma mudança de actividade para diminuir o traumatismo directo.
TRATAMENTO CIRÚRGICO
Se as formas não cirúrgicas de tratamento não melhorarem os sintomas, a cirurgia poderá estar indicada. Esta cirurgia será efectuada em sistema ambulatório, podendo a anestesia ser local, loco-regional (em que só o braço fica anestesiado) ou geral.
O tratamento consiste na abertura da polia proximal e na bainha do tendão e eventualmente na excisão longitudinal parcial de um dos tendões flexores, normalmente o superficial.
A mobilização activa do dedo começa geralmente no pós-operatório imediato e a utilização normal do dedo pode recomeçar assim que a ausência de queixas o permita.
O QUE SÃO?
As deformidades congénitas são deformidades que estão presentes no momento do nascimento. Qualquer tipo de deformidade torna-se num desafio à medida que as crianças vão crescendo. As que afectam as mãos e restante braço são particularmente incapacitantes uma vez que as crianças aprendem a interagir com o ambiente através do uso das mãos. Estas anomalias variam de simples a graves sendo exemplos deste espectro ter menos ou mais de 5 dedos, ter dedos que não dobram, que são muito curtos ou muito compridos, que estão unidos uns aos outros, ter braços que são curvados, articulações que não são completamente formadas e que não se movem como o esperado ou ter partes do braço que não se formaram.
Algumas destas deformidades surgem associadas a outros problemas mas outras surgem isoladamente.
O QUE AS CAUSA?
Existem muitas causas para a deformidades congénitas, umas podem ser explicadas mas outras não têm causas conhecidas. O processo de desenvolvimento do bebé a partir do ovo fertilizado é muito complexo, envolve milhões de passos complicados e em qualquer destes podem haver erros. O membro superior, que compreende o braço, antebraço e mão, forma-se entre a 4ª e a 7ª semana de gravidez, quando o bebé tem menos de 2,5 cm. Estima-se que 1 em cada 20 bebés terá qualquer imperfeição, de maior ou menor gravidade e complexidade.
Algumas anomalias congénitas são herdadas, mas podem saltar gerações ou podem resultar da combinação de anomalias genéticas transportadas pelos pais. Outras alterações genéticas são inéditas na família, tendo a criança a anomalia pela primeira vez mas apresentando no entanto risco de a transmitir aos seus descendentes.
Outras deformidades congénitas têm causas não genéticas. Alguns medicamentos, como a muito conhecida talidomida e alguns medicamentos usados na quimioterapia, são conhecidos como responsáveis de defeitos congénitos. O álcool, tabaco e as drogas afectam o desenvolvimento do feto mas não tem relação especifica com malformações do membro superior.
As bridas constritivas congénitas, vulgarmente chamadas bridas amnióticas, são bandas amnióticas equivalentes a fios que ao se enrolarem em torno dos membros superiores (braço, antebraço e mãos) ou inferiores (coxa, perna e pé) podem levar a várias deformidades, desde vincos mais ou menos profundos até a amputações.
Em outras situações não é conhecida a razão da malformação. Um dos inúmeros passos de desenvolvimento do feto não é concluído eficazmente resultando nas alterações encontradas.
COMO REAGIR?
Embora seja normal os pais sentirem-se chocados, desiludidos ou culpados é importante ter a noção que raramente podiam ter feito alguma coisa que interferisse com o desenvolvimento do bebé e impedisse a presença da malformação. O bebé, apesar da deformidade, tem as mesmas necessidades de qualquer recém-nascido e não tem dor nem qualquer tipo de sofrimento associado à deformidade de que é portador.
Logo após o nascimento deve ser agendada uma consulta de cirurgia da mão. Apesar de a cirurgia não ter logo ou sempre indicação, é importante definir a necessidade reabilitação com fisioterapia ou terapia ocupacional e o eventual envio para consulta de genética.
O QUE PODE SER FEITO?
O objectivo, para qualquer criança portadora de uma malformação congénita, é que tenha uma função do membro envolvido tão próxima do normal quanto possível.
Para a obtenção deste objectivo pode ser necessário a realização de reabilitação com fisioterapia ou terapia ocupacional, a utilização de talas ou próteses ou a realização de cirurgias. Cada criança deve ser avaliada individualmente e o tratamento deve ser escolhido de acordo, não só com a deformidade presente, mas também com as dificuldades no que respeita à função.
O QUE É
A doença de Dupuytren é causada por um espessamento anormal da fascia palmar (tecido entre a pele e e as estruturas tendinosas e vasculo-nervosas na palma da mão e dedos) que pode limitar a mobilidade de um ou mais dedos. Em alguns doentes forma-se uma corda subcutânea que se estende da palma da mão para os dedos que causa flexão dos dedos, limitando a sua extensão. Algumas vezes a doença pode originar espessamento na face dorsal das articulações dos dedos, contractura no pénis ou na face plantar dos pés.
CAUSA
A causa da doença é desconhecida e não há cura permanente. É normalmente indolor e não tem características tumorais. Afeta com mais frequência pessoas de origem Celta (muitas vezes há uma história familiar), sendo os homens mais afetados que as mulheres e um inicio em idades mais precoces normalmente são mais agressivas, assim como em pessoas que têm afetadas outras zonas do corpo. Algumas formas podem estar associadas a traumatismos, diabetes e toma de alguns fármacos (tuberculostáticos)
SINAIS E SINTOMAS
Desenvolve-se normalmente de forma lenta com o aparecimento de um nódulo ao nível da prega distal da palma da mão, mais frequentemente no 4º e 5º dedos, evoluindo posteriormente com uma corda entre a palma e os dedos, levando progressivamente à retração destes sobre a palma da mão com interferência nas atividades diária. A pele pode estar envolvida, mas os tendões e estruturas vasculo-nervosas não são afetadas.
TRATAMENTO NÃO CIRÚRGICO
O objetivo do tratamento é eliminar a contratura dos dedos e recuperar a funcionalidade da mão. A simples presença de um nódulo não é por si indicação cirúrgica, a retração dos dedos e a limitação funcional provocada é que determinam a indicação para tratamento.
Algumas alternativas não cirúrgicas como a interrupção da corda por via percutânea com uma agulha, mas com uma taxa de recidiva elevada.
TRATAMENTO CIRÚRGICO
Não há uma cura definitiva para a doença de Dupuytren, podendo recidivar no mesmo sitio ou aparecer numa nova zona, com mais ou menos frequência, mas a fasciectomia regional, alargada ou total é o método com mais baixa taxa de recidiva. Em alguns casos mais graves poderá ser necessário interpor um enxerto cutâneo ou recorrer a um retalho local para cobrir algumas estruturas tendinosas ou vasculo-nervosas.
Quando a contractura dos dedos já é muito severa poderá não se conseguir uma extensão total dos dedos e em muitas situações é necessário estabelecer um programa de fisioterapia até ao normal funcionamento da mão.
O QUE É
O punho é a articulação formada pelos 2 ossos do antebraço (rádio e cubito) e pelos primeiros ossos da mão. A maioria das fracturas do punho são fracturas do rádio junto à articulação do punho e são resultantes de quedas em que nos apoiamos com a mão. Estas fracturas resultam de pequenas quedas nas pessoas com mais idade e que têm os ossos mais frágeis (osteoporose). Também ocorrem em pessoas mais jovens na sequencia de quedas de altura, acidentes desportivos ou de viação.
A fractura do rádio deve ser tratada logo que possível de forma a aliviar a dor e a corrigir a posição, o alinhamento e a relação dos vários ossos constituintes da articulação do punho, e permitir assim a cicatrização adequada e recuperação do movimento e da função.
SINTOMAS
A fractura do rádio manifesta-se com:
- dor intensa que agrava com o movimento da articulação
- edema (inchaço)
- deformidade do punho
- dor ao tocar na zona afectada
FACTORES DE RISCO
Condições médicas:
Algumas situações clinicas condicionam susceptibilidade para a ocorrência de fracturas:
- Osteoporose ou outra doença óssea
- Tabaco, este interfere na absorção de cálcio.
- Dietas restritivas com baixo aporte de cálcio ou vitamina D
Desportos:
- Os desportos de contacto, de neve ou de saltos têm risco elevado de traumatismo do punho e consequentes fracturas.
COMPLICAÇÕES
As complicações das fracturas do rádio estão diretamente relacionadas com as características das fracturas, com o tratamento efectuado e a reabilitação realizada.
- Limitação da mobilidade do punho. A dor e a restrição de movimento do punho geralmente diminuem acentuadamente cerca de 2 meses após a remoção do gesso ou cirurgia e até aos 2 anos ocorrem melhorias. Se a fractura for muito complexa ou o doente não cumprir os exercícios de reabilitação propostos a limitação dos movimentos e a dor podem persistir.
- Artrose. As fracturas que se estendem para a articulação condicionam um envelhecimento precoce da mesma e podem evoluir para artrose ao fim de alguns anos.
- Compressão de nervo Algumas fracturas ao alterarem ligeiramente a anatomia do rádio podem levar a que o nervo, responsável pela inervação de metade da mão, fique apertado ao longo do seu trajeto do punho produzindo dor e dormência de metade da mão. Esta situação deve ser avaliada em consulta.
DIAGNÓSTICO
O diagnóstico de uma fractura do punho é feita através da avaliação médica e rx. Clinicamente a presença de dor à palpação do área do rádio , de deformidade e edema sugerem a presença de fractura que é confirmada com o estudo de rx. A tomografia computorizada (tc) raramente é realizada para o diagnóstico de uma fractura do punho no entanto pode ser útil para o estudo das características das fracturas complexas de forma a planear o tratamento cirúrgico. A ressonância magnética tem utilidade para estudar as lesões não ósseas que podem associar-se às fracturas do rádio mas geralmente não são realizadas logo após a fractura mas na situação de persistirem queixas que não podem ser justificadas pela fractura.
TRATAMENTO
O tratamento de uma fractura do rádio depende das caraterísticas e do alinhamento da mesma.
Se a fractura do rádio estiver devidamente alinhada o tratamento passa pela colocação de uma tala gessada que ao fim de alguns dias será substituída por uma luva gessada que será mantida durante 4 a 6 semanas. Durante este período o alinhamento pode e deve ser confirmado com estudo de rx. Se necessário devem ser feitos ajustes do gesso de forma a ser mantido o alinhamento da fractura. Após a remoção do gesso é iniciado um protocolo de exercícios de mobilização e se necessário o doente é enviado a fisioterapia.
Se a fractura não estiver alinhada pode ser feita redução para tentar obter o alinhamento adequado na sala de urgência após colocação de anestesia local para alivio das dores. Após a manobra de redução é colocada uma tala gessada e feito novo rx. Se o desalinhamento tiver sido corrigido segue-se o protocolo descrito para as fracturas alinhadas. Se não se tiver obtido o alinhamento desejado pode ser efectuada nova manobra de redução ou no caso de se constatar incapacidade, pelas características da fractura, de manter a posição desejada pode-se optar pelo tratamento cirúrgico. O tratamento cirúrgico não é urgente podendo ser diferido alguns dias.
Se as características da fractura não permitirem a obtenção de um alinhamento estável pode ser colocada indicação cirúrgica de entrada e ser colocada uma tala gessada para conforto do doente e alivio das dores até à cirurgia.
Na cirurgia é realizada a redução na fractura, de forma a que o osso fique tanto quanto o possível com a forma que tinha antes da fractura, e feita a estabilização da fractura com placas e parafusos. O objectivo é a obtenção de uma construção estável que permita a remoção do gesso e o início de exercícios de reabilitação. Alguns padrões de fracturas beneficiam da realização de técnicas adicionais como artroscopia ou requerem sistema de fixação especiais como fixadores externos.
O QUE É
O escafóide é um osso da mão, essencial à mobilização e estabilidade do punho. É o osso mais frequentemente sujeito a fracturas na mão e estas podem ocorrer no contexto de lesões desportivas, quedas ou acidentes de viação, etc.
SINTOMAS
As fracturas do escafóide manifestam-se por dor e edema da área do punho próxima do polegar. Pode também verificar-se dificuldade em mobilizar o punho. Geralmente não é visível nenhuma deformidade pelo que os sintomas podem ser desvalorizados.
DIAGNÓSTICO
O diagnóstico é habitualmente realizado por radiografia do punho. No entanto, as fracturas do escafóide alinhadas nem sempre são visíveis numa radiografia inicial (fracturas ocultas). Assim, caso os sintomas sejam sugestivos, o médico pode decidir imobilizar o punho e realizar uma radiografia de controlo num intervalo de uma semana para confirmar o diagnóstico. Por vezes, pode ser necessária realização de tomografia computorizada e/ou ressonância magnética como complemento diagnóstico ou para planeamento do tratamento.
TRATAMENTO
O tratamento das fracturas do escafóide depende do grau de deslocação (descoaptação) do osso após o traumatismo. Se a fractura estiver perfeitamente alinhada, pode ser possível o tratamento conservado, que envolve a utilização de uma imobilização com gesso cerca de 6 semanas. Caso a fractura se encontre descoaptada, está indicado o tratamento cirúrgico. Este envolve a fixação da fractura com parafusos, com apoio de radiografia intra-operatória e artroscopia (utilização de uma câmara para visualização da articulação).
RECUPERAÇÃO
O tratamento das fracturas do escafóide tem como objectivo a consolidação (cicatrização) da fractura e recuperação da função do punho. Para este fim, é necessária a presença de uma boa rede de vasos sanguíneos (vascularização) que aportam ao osso, células essenciais à sua consolidação. O escafóide é nutrido por vasos muito pequenos que podem ser lesados durante a fractura, pelo que a sua consolidação pode demorar vários meses, podendo em alguns casos, não consolidar (pseudartrose do escafóide).
O QUE É UMA FRATURA?
O esqueleto da mão é constituído por uma série de ossos que formam a sua estrutura de suporte (metacarpianos e falanges). Esta estrutura serve de ponto de fixação aos diversos tendões que levam à mobilidade dos dedos nas articulações. Uma fratura ocorre quando é aplicada ao osso uma foça suficiente para o partir, desencadeando dor, edema e incapacidade funcional, muitas vezes associada a deformação.
As fraturas podem ser simples e alinhadas e estáveis, podem ser instáveis com tendência para angular ou rodar e podem ainda serem cominutivas (com múltiplos fragmentos ósseos (normalmente muito instáveis). Uma fratura exposta ocorre quando um dos fragmentos ósseos perfura a pele e carecem de especial atenção por risco de infeção.
COMO É QUE A MÃO É AFETADA
Fraturas nos ossos da mão causam dor, edema, rigidez e perda de movimento e estão muitas vezes associadas a rotação e deformação óssea que se reflete no alinhamento dos dedos. A íntima relação do osso com ligamentos e tendões pode levar em algumas situações a rigidez e perda de força mesmo depois da consolidação. As fraturas que envolvem as articulações podem levar a artroses prematuras.
COMO SÃO TRATADAS
A avaliação clínica e o raio-x são obrigatórios para avaliação da fratura e do seu tratamento.
A imobilização com tala ou gesso pode estar indicada para fratura estável e alinhada. Algumas fraturas podem ser reduzidas e fixadas por via percutânea com fios de aço ou parafusos. Outras podem necessitar de redução aberta e fixação com parafuso ou placas. Em alguns casos pode ser necessário usar enxerto de osso para complementar a estabilização da fratura. Fixadores externos podem ser uma alternativa em fraturas multifragmentadas.
SINTOMAS
As fracturas do escafóide manifestam-se por dor e edema da área do punho próxima do polegar. Pode também verificar-se dificuldade em mobilizar o punho. Geralmente não é visível nenhuma deformidade pelo que os sintomas podem ser desvalorizados.
QUAL O RESULTADO ESPERADO
O alinhamento anatómico não é obrigatório para um bom resultado funcional. Será de esperar que fraturas com um bom alinhamento ósseo evoluam com uma boa recuperação funcional. Problemas com a consolidação das fraturas incluem rigidez, mau alinhamento com rotação ou angulação do dedo, infeção, atraso na consolidação ou não consolidação. Fraturas em crianças podem afetar o crescimento ósseo.
Um programa de fisioterapia com exercícios e uso de talas poderá estar indicado.
O QUE É
O sistema nervoso periférico é um conjunto de nervos que permite a comunicação do sistema nervoso central (medula espinhal e cérebro) com os membros superiores e inferiores, permitindo a realização de movimentos, bem como as sensações de tacto, dor e calor.
As lesões de nervos periféricos são lesões comuns que afectam principalmente o membro superior (73,5%). Podem ocorrer na sequência de: feridas por objectos cortantes; episódios traumáticos como acidentes de viação, fracturas ou quedas; após a realização de uma punção com agulha (ex, infiltração).
COMO DIAGNOSTICAR
Uma lesão de um nervo pode manifestar-se por sintomas como: dor de um ou mais dedos, formigueiro, sensação de choque, diminuição da sensação dos dedos (sensibilidade ao tacto, dor ou temperatura) e sensação de fraqueza muscular ou incapacidade de realizar certos movimentos da mão.
O diagnóstico é geralmente realizado em consulta após avaliação clínica. Por vezes pode ser necessária a realização de exames complementares de diagnóstico, como uma electromiografia, estudos de condução nervosa ou ressonância magnética.
TRATAMENTO
O tratamento de uma lesão de nervo é definido de acordo com a sua causa e gravidade, podendo englobar tratamentos conservadores e cirúrgicos.
O tratamento conservador envolve um período de monitorização da recuperação da função do nervo, assim como medidas para controlo dos sintomas e preservação da função do membro, que podem incluir: medicação para controlo da dor, o uso de uma tala imobilizadora e a realização de fisioterapia.
O tratamento cirúrgico habitualmente indicado consiste na exploração do nervo e sua reparação, procedendo-se à remoção do segmento lesado e restabelecimento da ligação dos topos do nervo. Por vezes, não é possível a ligação directa dos topos nervosos e pode ser necessária a interposição de um enxerto nervoso (nervo colhido de outra zona do corpo ou substituto sintético de nervo).
- Outras técnicas indicadas no tratamento de lesões nervosas podem incluir:
Transferência nervosa: transferência de um nervo dador para o nervo lesado com o objectivo de restituir a função perdida; - Transferência tendinosa: transferência de um músculo dador para um músculo afectado por uma lesão de nervo (técnica usada no tratamento de sequelas de uma lesão de nervo)
RECUPERAÇÃO
A recuperação de uma lesão de nervo depende da sua gravidade e do potencial de regeneração da mesma, podendo demorar meses. Geralmente requer reabilitação com fisioterapia, para controlo da dor, manutenção de uma boa mobilidade das articulações da mão e estimulação da sensibilidade e da função muscular.
O QUE É
O movimento dos dedos, mão e punho é controlado por um sistema de músculos e tendões que se localiza no antebraço, punho e mão. Os tendões funcionam como uma corda que unem os músculos ao osso e quando o músculo se contrai puxa o tendão que por sua vez movimenta o osso em que se insere permitindo assim por ex. encerrar a mão.
CAUSAS
A causa mais frequente de lesão de um tendão flexor é uma ferida com objecto cortante no antebraço, punho ou mão. Mesmo pequenos cortes podem originar lesão do tendão levando a uma incapacidade em dobrar o polegar, qualquer outro dedo ou o punho. Embora seja menos frequente na mão, a lesão tendinosa pode ocorrer por arrancamento do tendão do osso (em desportos como escalada, rugby ou outros desportos de contacto). Algumas patologias, como a artrite reumatóide, podem fragilizas os tendões levando-os a romper quase espontaneamente.
SINAIS E SINTOMAS
Se um tendão flexor de um dos dedos for interrompido não será possível dobrar esse dedo. Dada a proximidade do tendão aos vasos e nervos nos dedos pode haver lesão simultânea destas estruturas levando a um a hemorragia mais abundante ou a dormência ou falta de sensibilidade para lá da zona do corte.
TRATAMENTO
As lesões dos flexores não cicatrizam por si só e requerem cirurgia para a reparação do tendão.
A cirurgia consiste na sutura dos 2 topos tendinosos, esta sutura deve ser forte e feita com um tipo de anestesia que permita a monitorização da excursão do tendão intra-operatória para minimizar o tempo de imobilização após a cirurgia. Se houver lesão de nervo associada a reparação é feita no mesmo tempo cirúrgico.
RECUPERAÇÃO
Após a cirurgia deve ser iniciada mobilização dos dedos de acordo com as indicações médicas e fisioterapia. A recuperação de uma lesão tendinosa é morosa e muito exigente e requer um grande empenho por parte do doente. A rigidez articular por aderências tendinosas não é infrequente e pode requerer cirurgia para obtenção de melhoria funcional.
O escafóide e o semilunar são dois pequenos ossos do carpo que se mantêm juntos por uma banda de tecido fibroso/conjuntivo chamado ligamento escafolunar. Este ligamento é fundamental na estabilidade do punho e a sua lesão pode condicionar gradualmente uma artrose dolorosa.
A rotura do ligamento escafolunar é mais frequente em adultos jovens após um traumatismo ou queda sobre o punho. O entorse do punho através de um movimento de torsão pode igualmente ser causa da lesão.
Clinicamente, na fase aguda, o doente surge com dor e edema associados, mais marcados no lado radial do punho – junto ao polegar. Na fase subaguda ou crónica, as queixas predominantes são a dor associada a diminuição da mobilidade bem como a sensação de instabilidade. A avaliação clínica e radiológica inicial pode ser suficiente mas muitas vezes é necessária a ressonância magnética nuclear para confirmação diagnóstica.
O tratamento desta lesão é dependente de vários factores e deve ser discutida com o doente. O grau de lesão condiciona o tipo de tratamento proposto. É verdade que algumas lesões são passíveis de tratamento conservador através de uma tala de imobilização, repouso e tratamentos de medicina física e reabilitação. A duração do tratamento pode rondar os 3 meses.
As lesões incapacitantes, crónicas e/ou completas têm habitualmente tratamento cirúrgico. As lesões agudas com tecido remanescente que permitam a sua reparação podem ser tratadas com uma sutura simples (via artroscópica). As lesões crónicas necessitam de uma ligamentoplastia para conferir a estabilidade necessária para um punho funcional e indolor. A recuperação pode variar de 3 a 6 meses.
O QUE É UM TENDÃO EXTENSOR?
Os tendões extensores localizados na face dorsal da mão, e ligados a músculos no antebraço, permitem-nos esticar os dedos. Conforme se estendem à parte distal dos dedos vão se tornado mais finos e recebem ao nível da mão pequenos tendões da musculatura intrínseca da mão.
CAUSA DE LESÕES DOS TENDÕES EXTENSORES
A sua localização superficial no dorso da mão e dedos torna-os particularmente suscetíveis de lesão por ferida ou outro traumatismo direto. Feridas, esmagamento ou a simples flexão brusca do dedo podem levar a lesão na inserção distal do tendão no osso levando a flexão da 3ª falange com o chamado “dedo em martelo” que levará a longo período de imobilização com ou sem cirurgia
LESÕES COMUNS DOS TENDÕES EXTENSORES
Cortes no dorso da mão ou dedos que afetem os tendões extensores causam normalmente deficit de extensão do dedo afetado nas articulações distalmente ao corte. São normalmente tratadas com sutura do tendão e imobilização com tala por períodos longos (4 a 7 semanas). Muitas vezes o uso de talas dinâmicas e fisioterapia são necessários após o retirar da imobilização.
O dedo em martelo refere-se com a queda da ultima falange na articulação distal do dedo associada a ferida, arrancamento ósseo ou estiramento do tendão mas o resultado é sempre o mesmo: ponta do dedo que não se consegue esticar. Rotura fechada, associada ou não a fratura da falange levam a imobilização prolongada com tala, corte do tendão necessita de reparação cirúrgica seguida de igual período de imobilização (7 a 8 semanas).
Deformação em botoeira refere-se a deformação em flexão ao nível da interfalângica proximal (nos casos graves e prolongados associada a hiperextensão ao nível da intefalângica distal) associada a corte ou rotura na inserção do tendão extensor na base da 2ª falange. Sutura do tendão, reinserção na base da falange e imobilização por período de 5 ou 6 semanas são os tratamentos recomendados. O não tratamento deste tipo de lesão leva muitas vezes a rigidez fixa em flexão.
O QUE SE PODE ESPERAR DO TRATAMENTO
A cicatrização do tendão pode levar a aderências aos tecidos circundantes (pele e osso), o tecido cicatricial que se forma pode impedir o tendão de esticar ou fletir completamente mesmo nas melhores condições de tratamento. O uso de talas dinâmicas e fisioterapia podem ser necessários nessas condições.
O QUE É
O escafóide é um osso da mão essencial à estabilidade do punho, sendo o osso mais frequentemente sujeito a fracturas na mão. A complicação mais importante de uma fractura do escafóide é a falência da sua consolidação (cicatrização), denominada pseudartrose. A consolidação de uma fractura requer a presença de uma boa rede de vasos sanguíneos (vascularização) que aportam ao osso, células essenciais à sua consolidação. O escafóide é nutrido por vasos muito pequenos e mais escassos que podem ser lesados durante a fractura, o que o torna mais susceptível a uma não consolidação.
Existem vários factores de risco adicionais para a não consolidação de uma fractura do escafóide:
- Padrão da fractura
- Atraso no diagnóstico e tratamento (sintomas desvalorizados, fractura não visível em radiografia inicial, fractura não imobilizada)
- Tabagismo
- Diabetes mellitus não controlada
- Certos medicamentos
A pseudartrose do escafóide origina uma instabilidade do punho que, se não tratada, resulta inevitavelmente numa artrose precoce. Uma artrose do punho secundária a uma pseudartrose do escafóide é denominada “Scaphoid Nonunion Advanced Collapse” ou “SNAC”.
SINTOMAS
A pseudartrose do escafóide manifesta-se por sintomas de dor, períodos de maior edema, dificuldade em mobilizar e incapacidade para suportar carga no punho afectado.
DIAGNÓSTICO
O diagnóstico é habitualmente realizado por radiografia. É geralmente necessária a realização de uma tomografia computorizada complementar para avaliação da qualidade óssea, deformidade e presença de alterações degenerativas (artrose).
TRATAMENTO
O tratamento da pseudartrose do escafóide depende de vários factores como: idade e necessidades funcionais do doente, presença de sintomas, tempo de evolução, presença de deformidade e/ou alterações degenerativas. Os objectivos do tratamento englobam: o alívio os sintomas, a recuperação da função do punho e a prevenção de uma artrose secundária precoce.
Assim, numa fase inicial, está indicado o tratamento cirúrgico, que visa a consolidação da fractura e a correcção do alinhamento do punho. A cirurgia envolve a realização de uma limpeza da zona não consolidada, a fixação da fractura com parafusos e a aplicação local de enxerto ósseo para estimular a consolidação.
No entanto, na presença de uma artrose, o tratamento tem como o objectivo o alívio sintomático. Este pode envolver apenas medidas conservadoras, como medicação anti-inflamatória e o uso de uma ortótese (imobilização amovível). Na eventualidade da persistência de sintomas com medidas conservadoras, pode estar indicado o tratamento cirúrgico, que envolve procedimentos paliativos como a fusão (artrodese) ou remoção (carpectomia proximal) de certos ossos do punho.
O QUE SÃO?
São quistos benignos que frequentemente aparecem na mão e/ou punho.
SINAIS E SINTOMAS
Os quistos sinoviais são caracterizados por:
Localização: desenvolvem-se frequentemente ao longo dos tendões ou sobre articulações da mão e punho. Os mais frequentes são no dorso do punho sendo também comum o aparecimento destes na face palmar do mesmo, na base ou no dorso da última articulação dos dedos.
Forma e tamanho: são geralmente arredondados ou ovalados e normalmente não ultrapassam os 2,5 cm. Alguns são tão pequenos que não é possível identificar sem exames, como ecografia ou ressonância magnética.
Dor: embora possam ser causadores de dor são frequentemente indolores.
CAUSAS
ão se sabe exatamente o que causa o quisto. Tem origem sobre uma articulação ou no trajeto de um tendão e assemelha-se a uma bolsa de liquido (um liquido espesso que funciona como lubrificante) que parece ter extravasado do seu local habitual, dentro da articulação ou da bainha do tendão.
FACTORES DE RISCO
Existem factores que podem aumentar o risco de desenvolver um quisto sinovial:
Género e idade: apesar de poderem surgir em qualquer género ou idade são mais frequentes em mulheres entre os 20 e os 40 anos.
Artroses: as artroses envolvendo a ultima articulação dos dedos pode levar ao desenvolvimento de quistos junto ao inicio da unha.
DIAGNÓSTICO
O diagnóstico é realizado pela observação médica. Para confirmação de preenchimento liquido do quisto pode-se incidir uma luz sobre o quisto verificando-se a propagação da luz, o que não acontece se a lesão em causa não tiver conteúdo liquido e sim sólido.
Na suspeita de associação do quisto a outras condições médicas, como sejam artroses ou lesões ligamentares, pode ser requerida a realização de exames complementares: rx, ecografia ou ressonância magnética. A ecografia e a ressonância permitem ainda identificar quistos de pequenas dimensões que não são visíveis a olho nu mas que podem ser causadores de dor no punho.
TRATAMENTO
Os quistos sinoviais são frequentemente indolores, não requerendo tratamento. Nesta situação é apenas aconselhada vigilância de forma a perceber o comprometimento nas atividades no dia a dia.
Se o quisto for doloroso ou interferir com o movimento da articulação as opções de tratamento são:
Imobilização. A realização de movimentos, sobretudo associados a força leva ao aumento do quisto. A colocação de uma tala de repouso leva à imobilização da área afectada e pode permitir a redução do quisto e o alívio da dor. A imobilização não é no entanto uma opção válida se as queixas forem recorrentes.
Aspiração. Pode ser feita a drenagem do quisto através de aspiração com agulha. Pode promover o alivio da dor mas o procedimento em si é desconfortável e o risco de recorrência do quisto é elevado.
Cirurgia. Se as queixas de dor e interferência com o movimento persistirem é recomendada a cirurgia. Na cirurgia é feita a remoção do quisto. Nos quistos afectando a articulação do punho a remoção cirúrgica pode ser feita aberta, ou seja com incisão de cerca 2 cm sobre o quisto removendo-se a bolsa de liquido, ou por via artroscópica, em que são realizadas cerca de 2 a 4 incisões de 5 mm através do qual são colocados instrumentos que permitem ver o quisto e remove-lo (esta última opção cirúrgica tem a vantagem de deixar menor cicatriz e ter período de recuperação pós-operatório mais rápido). Nos outros quistos que afectam a mão a excisão é realizada por cirurgia aberta, com incisão sobre o quisto.
Lesões tendinosas ou articulares: tendões ou articulações que tenham sofrido lesões no passado têm maior probabilidade de desenvolver quistos
O QUE É?
A artrose é uma doença que causa inflamação, rigidez e destruição das articulações. Numa articulação normal a cartilagem recobre as extremidades ósseas permitindo-lhes moverem-se suavemente e sem dor. A articulação da base do polegar é formada por um dos ossos do carpo (Trapézio) e o primeiro dos 3 ossos do polegar (Metacárpico). Esta articulação (Trapézio-Metacárpica) permite a mobilidade e a preensão do polegar com os outros dedos. Na osteoartrose a camada de cartilagem deteriora-se e os ossos roçam entre si. Frequentemente afecta a articulação da base do polegar, também chamada trapézio-metacárpica. A artrose trapézio-metacárpica (rizartrose) vai lentamente destruindo a articulação.
A artrose trapézio-metacárpica (Rizartrose) é mais frequente nas mulheres com mais de 40 anos, mas qualquer pessoa pode tê-la. Geralmente afecta ambos os polegares.
DESTRUIÇÃO ARTICULAR PELA ARTROSE
Os topos dos ossos estão cobertos pela cartilagem. Esta cobertura actua como uma almofada, permitindo aos ossos moverem-se suavemente. A artrose destrói a cartilagem e os ossos passam a mover-se um contra o outro quando move o polegar, tornando-se a articulação inflamada e dolorosa. Com o tempo os ossos podem colapsar, luxar provocando deformação e rigidez não permitindo esticar o dedo.
CAUSAS
A artrose trapézio-metacárpica resulta do desgaste da articulação. É mais frequente a sua ocorrência, e numa idade mais jovem, se houve traumatismo com lesão de ligamentos ou fractura do polegar. Movimentos de repetitivos de pinça, torção ou de rolar objectos entre o polegar e os dedos podem agravar a artrose.
SINTOMAS
O sintoma mais frequente é a dor na base do polegar. Pode sentir dor quando pega em qualquer objeto entre o polegar e os dedos, quando tenta abrir uma porta ou rodar uma fechadura. Pode dar por si a deixar cair as coisas. O tempo também pode agravar as dores. A articulação pode inflamar e com o tempo ficar rígido ou deformado.
O diagnóstico é feito clinicamente pela deformidade presente e dor na mobilização da base do polegar e confirmado radiologicamente através de uma radiografia em que se identifica o grau de destruição da articulação.
TRATAMENTO NÃO CIRÚRGICO
Na fase aguda de dor pode ser colocada uma tala para imobilizar a base do polegar durante um período de 3 a 6 semanas. Isto limita o movimento e reduz a inflamação. Poderá ser associada a toma oral de um anti-inflamatório, como a aspirina ou o voltarem. A fisioterapia pode contribuir para a redução da dor e estabilização dos sintomas. Pode também ser considerada uma injeção articular de um anti-inflamatório, como a cortisona, no entanto a sua eficácia não é comprovada pela literatura.
TRATAMENTO CIRÚRGICO
Se as dores persistirem apesar do tratamento conservador, surge a indicação cirúrgica. Existem diferentes opções cirúrgicas que vão desde a substituição da articulação envolvida (artroplastia de ressecção e suspensão do 1º metacarpo ou substituição com prótese) a fusão da articulação envolvida (artrodese). A técnica cirúrgica é escolhida de acordo com a demanda funcional de cada doente.
O QUE É?
A tendinite ou tenossinovite de De Quervain corresponde a uma inflamação dos tendões responsáveis por levantar o polegar. Manifesta-se com dor no sobre o lado radial do punho que agrava ao flectir o punho, agarrar objectos ou encerrar totalmente a mão.
Embora a causa exacta da tenossinovite não seja conhecida qualquer actividade repetitiva como pegar num bebé, usar o telemóvel, fazer desportos com raquetes ou jardinagem podem desencadear ou agravar os sintomas.
SINTOMAS
Os sintomas da tendinite de De Quervain incluem:
- dor perto da base do polegar
- edema (inchaço) perto da base do polegar
- dificuldade em realizar a pinça entre o polegar e o indicador ou em levantar/agarrar objectos
- sensação do polegar estar preso
Se não for procurado tratamento as dores podem estender-se ao polegar e antebraço e os movimento do punho e do polegar agravam significativamente os sintomas.
CAUSAS
Os tendões são equivalentes a cordas que unem os músculos ao osso. Ao fazer actividades do dia a dia como escrever, agarrar o telemóvel, 2 tendões que se inserem no dorso do polegar deslizam suavemente num túnel localizado no bordo radial do punho. A realização de actividades de forma repetitiva pode inflamar a bainha em torno dos tendões causando espessamento e edema que levam à restrição do movimento.
Outras causas:
- traumatismo ou ferida sobre a zona radial do punho
- artrites inflamatórias, por exemplo artrite reumatóide
FATORES DE RISCO
Os factores de risco para a tendinite de De Quervain são:
- idade, mais frequente entre os 30-50 anos
- género, mais frequente em mulheres
- gravidez, as alterações hormonais associadas à gravidez predispõem ao aparecimento dos sintomas
- cuidar de recém nascido, também após o parto ocorre risco de desenvolver os sintomas de tendinite de De Quervain devido à acção repetida de pegar no bebé
- actividades profissionais ou hobbies associados a movimentos repetitivos da mão e punho, contribuem para o desenvolvimento de sintomas.
DIAGNÓSTICO
O diagnóstico da tendinite de De Quervain é feito clinicamente através da palpação do trajecto do 1º compartimento extensor, tendões envolvidos no processo inflamatório presente, e confirmada pelo teste de Finkelstein que consiste em encerrar a mão com o polegar debaixo dos outros dedos e inclinar o punho no sentido do dedo mais pequeno.
Se necessário o diagnóstico pode ser confirmado por ecografia.
TRATAMENTO
O objectivo do tratamento é reduzir a inflamação, preservar o movimento do polegar e prevenir a recorrência.
- Conservador
Nos estadios iniciais o tratamento conservador é a opção de escolha e consiste na toma de antiinflamatórios, aplicação local de gelo e utilização de tala que imobilize o polegar.
Nos estadios mais avançados pode optar-se pela realização de fisioterapia ou infiltração local de antiinflamatórios. A eficácia destas técnicas é tão mais quanto menor o tempo de evolução clínica.
- Cirurgia
Nos estadios mais avançados, com longo tempo de evolução e acentuado edema/espessamento local ou quisto da bainha do 1º compartimento extensor associado, a opção de tratamento mais eficaz é a cirurgia. Esta consiste na libertação dos tendões do compartimento afectado permitindo o deslizamento dos tendões sem restrições.
Formação pré e pós-graduada
A formação contínua e a aprendizagem de novas técnicas são uma prioridade dos profissionais desta unidade permitindo uma avaliação e tratamento individualizado de cada doente atendendo às necessidades específicas laborais, desportivas e/ou de lazer.
A Unidade do Punho e Mão da CUF encontra-se estabelecida no Hospital CUF Descobertas e está incorporada no Centro de Ortopedia e Traumatologia (COT), sendo hoje uma Unidade por onde passam anualmente inúmeros internos e jovens especialistas com interesse na patologia desta região, tendo em conta que é uma unidade do Centro de Ortopedia e Traumatologia com capacidade formativa reconhecida com Idoneidade para Formação pela Ordem dos Médicos e sendo também reconhecido como centro de treino pela Sociedade Portuguesa de Cirurgia da Mão.
Contacte o nosso secretariado para o guiar e acompanhar desde o primeiro momento.
Centros
Os Centros CUF encontram-se organizados de forma multidisciplinar e agregadora, proporcionando um acompanhamento completo com base numa organização assente num percurso clínico de um grupo de doenças, órgãos ou especialidades médicas.
Informações úteis sobre o Hospital: contactos, horários, como chegar.



