Discopatia
O que é?
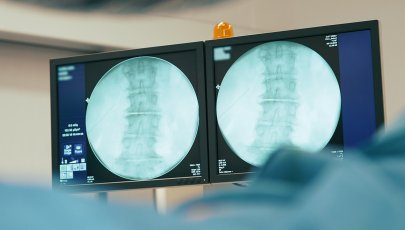
A discopatia é a designação para a patologia do disco intervertebral, que envolve alterações das suas características e função. Pode existir hérnia discal, colapso (perda de altura do disco) ou apenas uma sintomatologia dolorosa.
É uma condição habitualmente relacionada com o avançar da idade que ocorre quando um ou mais discos entre as vértebras da coluna se deterioram causando dor. Pode haver fraqueza, dormência e dor que irradiam para a perna. O processo natural ocorre com o envelhecimento: os discos entre as vértebras normalmente permitem a flexão das costas, como amortecedores; com o tempo, os discos desgastam-se e deixam de permitir essa mobilidade.
Sintomas
Pode não causar sintomas, os sintomas agravarem-se lentamente ou causar dor tão intensa que não permite as atividades diárias. Começa habitualmente com alterações da coluna mas com o tempo pode afetar outras partes do corpo. Os sintomas geralmente agravam-se com a idade e podem variar de ligeiros a graves causando incapacidade. A discopatia tem tendência a levar à osteoartrite, com dor e rigidez- sintoma inicial mais comum que depois pode envolver outras zonas.
Se a lesão ocorrer na região lombar o desconforto pode estender-se para as nádegas e para as coxas, incluindo formigueiro e dormência nas pernas ou pés. Se a lesão for cervical, zona do pescoço, a dor pode irradiar para o ombro, braço e mão. A doença pode manifestar-se com crises de dor intensa, que podem piorar ao sentar-se, dobrar-se, levantar-se ou ao rodar. Consoante o tipo de lesão e zona afetada, andar, deitar e mudar de posição pode ajudar a aliviar a dor.
Causas
Os discos intervertebrais (fibrocartilagem intervertebral ou discos da coluna vertebral) constituem o preenchimento entre as vértebras. Têm uma estrutura elástica, feita de tecido de fibrocartilagem e a sua parte externa é conhecida como anel fibroso (resistente) e o núcleo interno (núcleo pulposo) é macio e gelatinoso. Os discos intervertebrais amortecem o stress quando a coluna se move ou suporta peso e permitem a flexão e extensão da coluna.
À medida que as pessoas envelhecem, repetidas tensões diárias na coluna vertebral podem danificar estes discos, verificando-se:
- Perda de líquido: os discos intervertebrais de um adulto jovem e saudável apresentam até 90% de líquido, com a idade, o conteúdo de fluido diminui-a distância entre as vértebras torna-se menor e o disco menos eficaz no seu papel de amortecedor.
- Estrutura do disco: fendas pequenas desenvolvem-se na camada externa e o material macio e gelatinoso na parte interna pode transvazar, resultando num disco abaulado, roto ou quebrado em fragmentos. Quando as vértebras apresentam menor preenchimento entre elas, a coluna torna-se menos estável. Para compensar, surgem os osteófitos (“bicos de papagaio”)- pequenas projeções ósseas que se desenvolvem ao longo do limite dos ossos, que podem pressionar a medula espinal ou as raízes nervosas causando dor.
- Outros problemas incluem: colapso da cartilagem, o tecido que amortece as articulações; um disco protuberante, conhecido como hérnia discal, estreitamento do canal medular ou estenose espinhal. Estas alterações podem afetar os nervos, provocando dor, fraqueza e dormência.
Além do avançar da idade, também podem acelerar o processo de degeneração:
- Obesidade
- Trabalho físico extenuante
- Tabagismo
- Lesão aguda ou súbita, como quedas
Diagnóstico
O diagnóstico baseia-se na descrição pormenorizada dos sintomas: quando e onde a dor ocorre, existência de formigueiro ou dormência e quais as situações que despertam mais dor; descrição de eventuais quedas, ferimentos ou acidentes. No exame físico pode avaliar-se:
- Força muscular: pode verificar-se se há atrofia, perda ou movimentos anormais.
- Dor com movimento ou em resposta ao toque: se a pressão aplicada na região lombar causar dor, pode indicar um disco degenerado.
- Função nervosa com o martelo de reflexos: reação fraca ou inexistente pode indicar uma raiz nervosa comprimida.
- Estímulos de calor e frio podem ser utilizados para verificar como os nervos reagem às mudanças de temperatura.
Pode ser necessário: raio-X, tomografia computorizada, ressonância magnética, discograma.
Para garantir um diagnóstico correto,outros motivos de dor osteoarticular devem ser excluídos profissional de saúde como tumores ou outros tipos de patologias.
Tratamento
Através de um procedimento percutâneo que permite confirmar ou obter um diagnóstico da patologia, com a introdução de uma agulha no disco intervertebral para injetar um líquido de contraste (visível no RX). Esta prática possibilita também a administração local de um ou mais medicamentos com o objetivo de combater os sintomas dolorosos. É um procedimento feito sob anestesia local, em regime de ambulatório em que o paciente tem alta no próprio dia.
Para o tratamento da discopatia pode ainda ser necessário proceder-se à substituição do disco intervertebral por uma prótese – artroplastia – que mantém as características da mobilidade do disco. Ou promover a união entre dois segmentos da coluna (podem ser mais). Neste caso, o disco é substituído por um espaçador e aplicado enxerto ósseo para se obter a fusão/artrodese. É necessário colocar também implantes (parafusos/barras) com o objetivo de estabilizar e/ou corrigir deformidades. Este procedimento é realizado sob anestesia geral, em regime de internamento de dois a cinco dias.
Prevenção
A prática de exercício contribuem para fortalecer os músculos, estabilizar e aumentar a mobilidade, incluindo: caminhada, ciclismo, natação, ioga e Pilates. São recomendáveis exercícios simples para fazer em casa:
- Deitar-se de costas no chão ou numa cama, com os pés apoiados. Pressionar a parte inferior das costas no chão; manter a posição 5 segundos e repetir 10 vezes.
- Na mesma posição, apertar as nádegas e levantá-las suavemente para formar uma ponte. Se isso for difícil, apertar apenas as nádegas pode ajudar. Repetir 10 vezes.
- Na mesma posição, mover suavemente os joelhos de um lado para o outro.
Medical News Today